台灣用藥量與其他國家相比,數量相當驚人,總人口雖然只有 2,300 萬,每一年全台醫療院所開出的處方箋卻高達 3 億 6,000 萬張,健保局給付的藥品費用一年高達 1,200 億元。
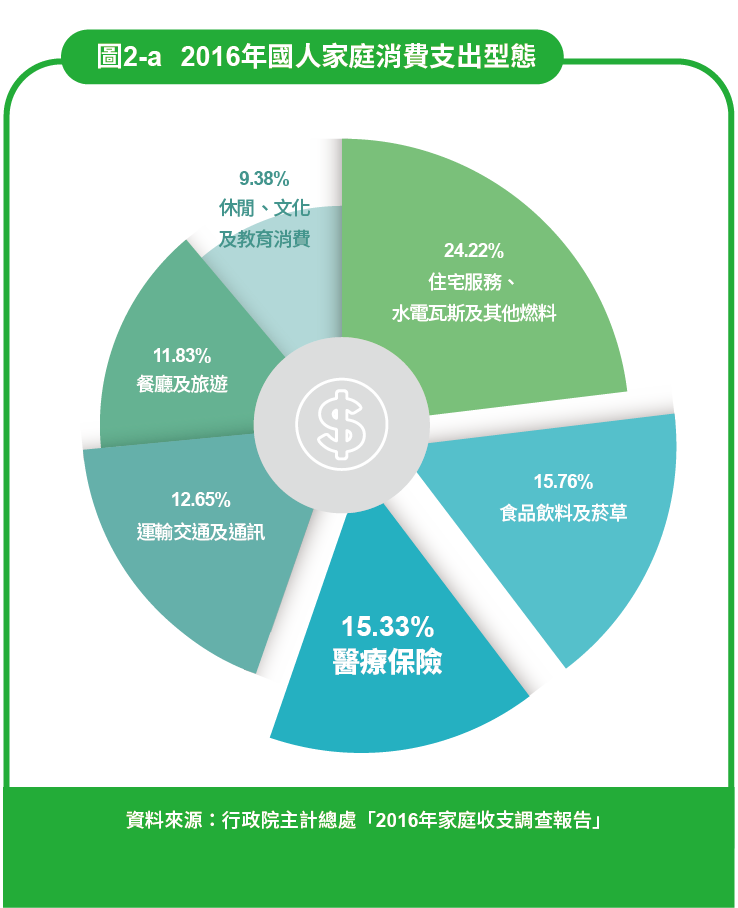
根據行政院主計處調查,2016 年家庭消費支出結構按消費型態區分(見圖表2-a),食品飲料及菸草占 15.76%,醫療保健花費占 15.33%。也就是說,台灣人每 100 元的花費,有 15 元用在吃飯,也有 15 元用在看病吃藥,「吃藥」幾乎跟「吃飯」一樣重要了。
如此龐大的用藥量,相對出現問題的機率也會增加,不論大醫院或小診所都可能曾發生藥物劑量錯誤、使用方式混淆等用藥疏失,輕則傷身,重則致命。
醫療用藥過程可區分為四個階段:從醫師開處方箋 ( Prescribe)、藥師調劑 ( Dispense ) 、住院給藥 ( Administration ) 到病人服藥遵從性 ( Compliance ) ,每個環節都可能發生錯誤,若能透過 AI 把關,便能在問題發生前將之「攔截」,有效降低用藥錯誤的機率。
以 AI 做為用藥安全的第一道防線,在醫療早期階段捕捉不適當用藥處方,不僅確保病人安全與品質,更能減少後續衍生不必要的醫療成本。
第一階段:AI 預警攔截問題處方
就醫師開處方箋來說,AI 可以扮演很好的守門人角色。
醫師每天得開出許多處方箋,藥方和病症並非絕對的一對一恆等式,而是一對多、多對一,乃至多對多的複雜交錯關係,光是普拿疼一種藥,就可以用在 1,500 種疾病上,要做出百分之百正確的下藥判斷,對醫師也是很大的考驗。
據估,台灣一年約有 1,800 萬張的不適當處方箋,大約是台灣每年3 億 6,000 萬張處方箋中的 5%,這個比例和美國相當也接近全球平均。
在這 5% 之中,很大比例是不小心多開或少開幾顆無害的藥,或診斷不精確的情況,看似不嚴重,仍然不可不慎,開錯藥不僅會對人體造成傷害,嚴重甚至會致命,過去就曾發生過某醫院開錯劑量,將每次 0.5 顆的劑量開成每次 5 顆,導致病人一次吃下十倍劑量而致死的案例。相對而言,利用簡單條件式就可以阻擋用藥劑量明顯過高或過低的錯誤,但用藥與診斷是否相符,則需要較強大的 AI 系統才能判斷。
如果只是將適應症和用藥規則化,輸入電腦、建立資料庫,並無法徹底管理處方箋錯誤的問題,主因在於臨床上有太多例外狀況,舉例來說,感冒並不是抗生素的適應症,但是當醫師根據病人的狀況,認為有必要開抗生素時,該不該視為開錯藥?
→更多內容,請閱讀《AI醫療大未來:台灣第一本智慧醫療關鍵報告》
《AI 醫療大未來》
台灣第一本智慧醫療關鍵報告
李友專 著
採訪整理:謝其濬、林怡秀
「徹底運用醫療 AI,就不會有付不起的醫療大未來」
「投資醫療 AI ,就是投資自己的未來」
「沒有 AI,就沒有精準醫療」
這幾年 AI 捲土重來,在許多產業掀起革命,也有不少科技業者嘗試跨入醫療領域。就醫療而言,應用 AI 早已經不是「想不想」的問題,而是非做不可,也不能再等了。
台灣已經邁入高齡社會,隨著人口老化,我們需要投入的醫療資源越來越多;加上少子化影響,人力資源短缺,醫護人員得照顧的病人越來越多,每個人能被分配到的資源變得稀少又難得,這些問題該怎麼解決?
如果能夠徹底運用 AI 的偵測、預測與預防的技術,就有機會解決長照及其他醫療的重大問題。AI 已成為醫療必要的基礎建設,投資 AI 就是投資自己和子子孫孫健康的未來。
這本書將帶你認識醫療 AI 和你有什麼關係?了解最新的醫療 AI 科技,是你未來健康的保障。







