糖尿病無法根治,只能一輩子吃藥控制?
跟著日本糖尿病名醫這樣做,全員斷開胰島素注射,脫離率100%!
來自臨床診間第二型糖尿病患的驚人實證:
「半年後,糖化血色素就從11.2%下降至6.0%!」
「糖尿病史長達25年的患者,半年內就停止施打胰島素。」
「原本每天施打97單位胰島素,現已斷開注射,還成功減重14公斤!」
本書作者水野醫師從事糖尿病臨床門診已十多年,
儘管身為醫生,他本身卻因肥胖所苦,
中年發福的肚腩,比當時懷孕的妻子還要大。
甚至罹患了比脂肪肝還難纏的「非酒精性脂性肝炎」,
更不幸的是,他還是具有家族病史的糖尿病預備軍。
糖尿病是許多疾病的根源,除了嚴重時必須洗腎(血液透析)之外,
還有可能引起眼底出血、失明、手腳壞死(須截肢)。
這些患者剛開始不過是健康檢查出現紅字,
被醫師告知:「你的血糖值有點偏高喔。」
卻在不知不覺當中,任由病況惡化至必須日日施打胰島素的地步。
水野醫師迄今已經遇過太多這樣的病例,不禁感嘆:
「一般的傳統治療,也許根本無法有效控制糖尿病。」
他的主張是:
血糖值居高不下時,妥善服藥、實施注射的確是救命手段,
但設法使身體自然且經常性地維持胰島素的「基礎分泌」,
同時調整飲食習慣,從源頭避免病情惡化,才是最重要的。
那麼,該怎麼做才能少吃點藥(包括內服、注射),血糖照樣穩妥當?
除了實施醫學界最新的「零胰島素療法」外,
作者更獨創「蛋白脂質飲食法」,從減少攝取高升糖指數食物做起,
不必餓肚子、三餐營養不漏接,任何人都能隨時在家操作,
不但有效降低血糖,還能擊退脂肪肝、身體變輕盈、精神更飽滿!
◎越想維持血糖穩定,越該逐步減少用藥及胰島素注射量:
•施打胰島素後引發的低血糖症狀,最要命!
人體自行分泌的胰島素,可使血糖降低至恆定值。
但自外部注射的胰島素,會在其反應期間持續降低血糖,
若不注意,便會引發低於標準的「低血糖症狀」。
出現強烈空腹感、冒冷汗、臉色青白、心悸等症狀,
進而失去意識或引發痙攣,嚴重時甚至會有生命危險。
•「高胰島素」,比「高血糖」還要危險:
當你因為服藥或注射,導致體內胰島素過高,
雖然降低了血糖值,卻同時置身於更多致命疾病的風險中。
例如糖尿病腎病(嚴重時需長期洗腎)、
網膜症(眼底出血,嚴重時甚至失明)等。
•有別於「促進胰島素分泌」的主流療法,本書提倡「零胰島素」治療
——減少胰島素分泌量,就能避免各種糖尿病併發症。怎麼做?
◎控制血糖值,為何調整飲食的效果比服藥更好?
•第二型糖尿病的成因,醫界普遍認為是「過度攝取糖質」:
由此看來,從飲食方面控制血糖,
除了能避免藥物副作用外,從源頭防範,更是最佳治本之道。
•醣類雖然是人體必需,吃太多仍會危害健康:
體內糖質過剩,將阻礙脂肪燃燒,進而造成肥胖→肝炎→肝硬化。
除此之外,腦筋變鈍、慢性疲勞、結締組織疾病、
動脈硬化症、失智症……都和吃太多醣有關。
◎少吃點藥,照樣有效降血糖的飲食提案:
•越早開始限醣,糖尿病的改善效果就越顯著:
除了白飯、麵包、麵條這些直接提升血糖值的醣類食物外,
還有哪些營養素會使血糖「間接」上升?
此外,限醣之前,先補鐵,效果及續航力會更明顯,為什麼?
•糖尿病不能吃太多醣,那我該吃什麼?
水野醫師獨創蛋白脂質飲食:醣類10%、蛋白質40%、脂質50%,
顛覆一般「均衡飲食」(醣類60%、蛋白質20%、脂質20%)觀念。
最優質的蛋白質來源是什麼?答案是雞蛋,其次則為肉類和魚。
植物性蛋白(如豆腐)儘管有助瘦身,卻容易熱量不足,怎麼補救?
•各種常見食物和調味料的糖質含量有多少?你知道嗎?
一碗白飯和一球烏龍麵,誰的含糖量較多?
一大匙味噌的糖質量,竟比一大匙番茄醬還要高?
本書整理了完整圖表,一目了然超清楚。
•展開蛋白脂質飲食後,身體會出現哪些變化?
除了血糖明顯下降外,你會更不容易疲勞,每天處於最佳狀態。
還能改善頭痛、有效降血壓、瘦身、預防失智、減少罹癌風險。
最新研究更顯示,斷開胰島素注射後,女性更容易受孕、順產。
除此之外,還有更多關於限醣飲食的對症治療Q&A:
•任何人都可以限制醣類攝取嗎?
•限制醣類攝取,會引起倦怠、暈眩嗎?
•為什麼我明明沒攝取糖質,血糖值卻未見下降?
•限醣飲食對第一型糖尿病也有效嗎?
•我不吃糖,那可以吃人工甜味劑嗎?
除了各種可供實際操作的飲食提案之外,
本書還收錄醫界最新糖尿病診治情報、成功病例分享,
所有為了血糖值苦惱的人,都可以在這本書裡找到解答。
根據世界衛生組織(WHO)2016年11月的統計資料,
全球糖尿病患者自1980年的1.08億攀升至4.22億,
預估到了2040年,全球糖尿病患者將達到6.4億人。
而在臺灣,衛生福利的資料顯示:
2005~2015年間,全臺糖尿病患人數新增了75萬名。
目前臺灣約有200多萬名糖尿病患者,
相當於每10位成年人中,就有1人患有糖尿病,
患病人數更以每年2萬5000名左右的速度持續增加。
此外,2018年臺灣十大死因,第五名正是糖尿病。
近年來,過去許多關於營養的常識不斷出現顛覆與反轉。
例如,長年來被當成壞蛋的「膽固醇」,其來源只有三成與飲食有關。
因此,早在2015年,「膽固醇值」便從相關飲食攝取標準中被剔除。
時至今日,關於醣類(碳水化合物)方面的常識同樣掀起波瀾。
美國糖尿病學會(American Diabetes. Association, ADA),
已在2013年的指南中指出:「限醣飲食是糖尿病治療的選項之一。」
全球最具權威的《刺胳針》(The Lancet)醫學雜誌,
也在2017年發表論文:「攝取碳水化合物,將提高死亡風險。」
臺灣衛福部也已於2018年頒布新版《國民飲食指標手冊》,
制定每日的糖攝取量,不宜超過總熱量的10%。
對此,水野醫師指出:
「限醣飲食不是趕流行的短暫風潮,
也不單單只為了瘦身美容,
而是能讓每個現代人都能自然恢復健康的方法。」
本書結合了他十多年來的臨床門診經驗,
並獨創水野式「蛋白脂質飲食法」(就連他自己也是受惠者),
現在就跟著他,一起少吃點藥,血糖值照樣穩妥當。
日本知名糖尿病內科醫師
水野雅登(Mizuno Masato)
糖尿病內科醫師,現任AKIBA水野診所院長。
2003年取得醫師執照,並完成醫籍登記;2019/2/13開設AKIBA水野診所,擔任院長。
水野醫師的雙親本身就有糖尿病史,之後他自己也因健康亮起紅燈,開始實施以限醣飲食為主的治療,效果奇佳。應用於實際診療後,成功使多名糖尿病患不再需要施打胰島素(其中甚至有人每日注射量高達97單位);在他的臨床門診中,共有84例第二型糖尿病患者,完全斷開胰島素注射。
後續他更透過部落格、Facebook、Twitter和巡迴演講等形式,全力推廣「蛋白脂質飲食法」及「零胰島素治療法」等資訊。現在亦同時實踐治療癌症的維生素生酮療法。《少吃點藥,血糖值照樣穩妥當》是他在臺灣出版的第一本著作。
羅淑慧
國立高雄第一科技大學日文系畢業,曾擔任出版社編輯。2008年起專職翻譯,迄今已有60多本譯作,包含商業理財、經營管理、醫療保健、辦公室應用工具書、食譜、文學小說等領域。
聯絡信箱:Lo.Yosie@gmail.com
推薦序 當傳統治療不見成效,你該限醣、運動,然後少吃點藥/曾文智
前言 斷開胰島素注射,脫離率一○○%
第一章 關於糖尿病,你是不是誤會了什麼?
- 各大醫院糖尿病患,全員逃走中
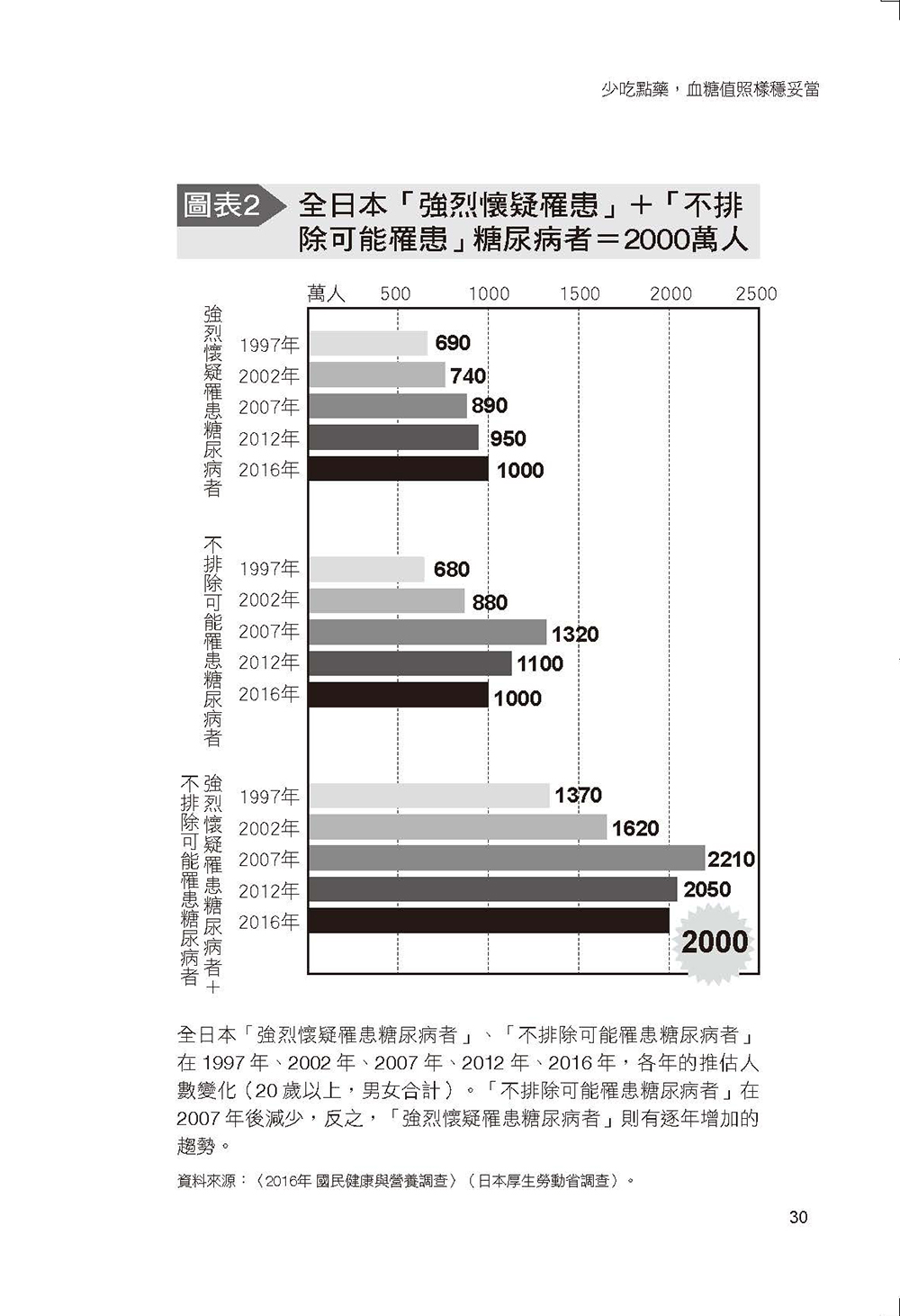
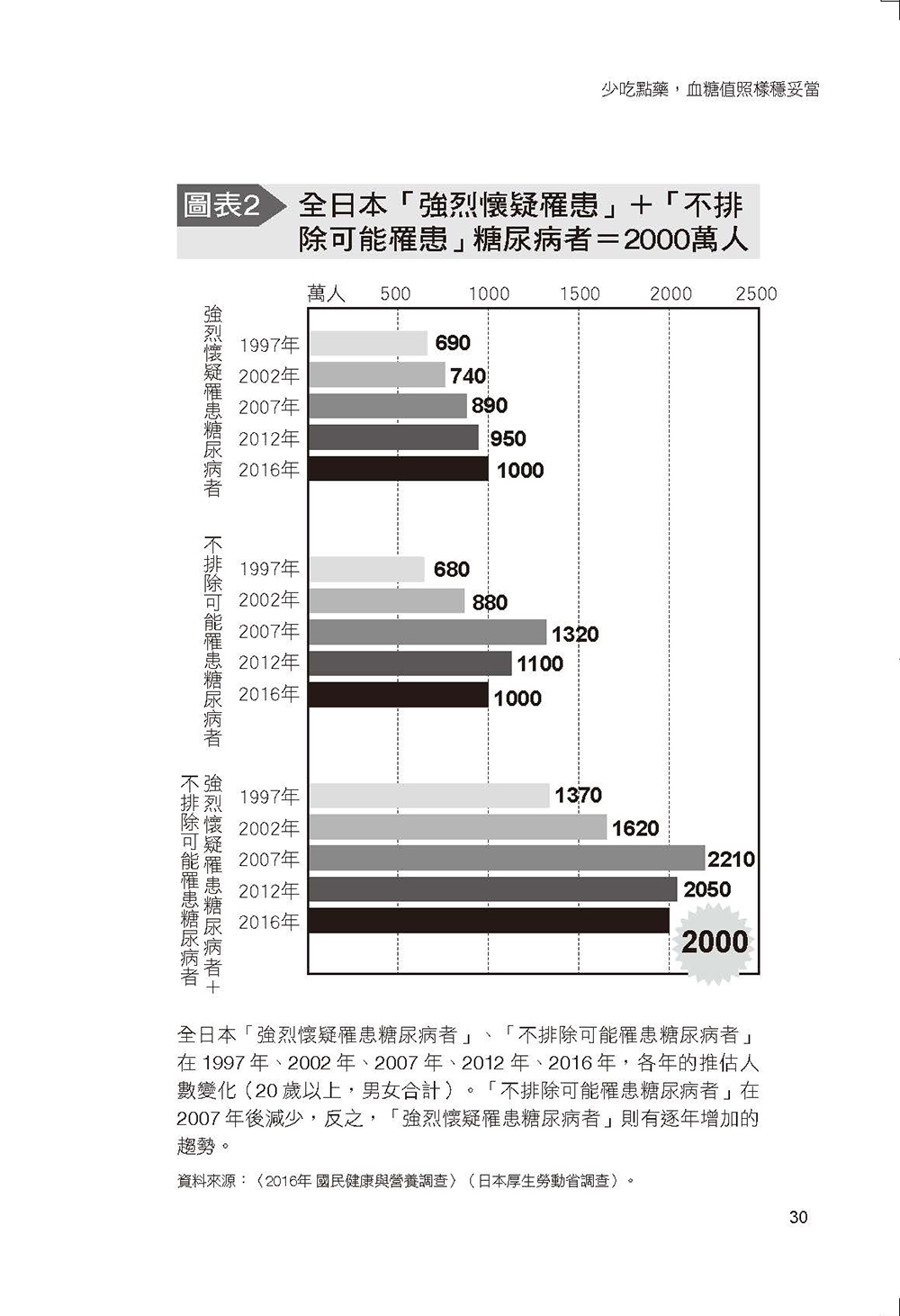
- 國家級治療方針下,糖尿病預備軍仍高達兩千萬人
- 過去治療糖尿病的「常識」,早就落伍了
- 食物卡路里怎麼算?氧氣燃燒和體內消化完全無關
- 所謂「飲食均衡」,其實毫無根據?
- 先要你多吃澱粉,之後再打胰島素,不是超矛盾嗎?
- 糖質攝取過量,胰臟第一個遭殃
- 施打胰島素引發的「低血糖症狀」,最要命
- 胰島素異常的三大慢性風險:肥胖、失智、癌症
- 血糖值之所以居高不下,只和糖質攝取過量有關
- 藥物治療期間也可以限醣嗎?先問你的主治醫師
- 還有哪些營養素會「間接」提升血糖值?
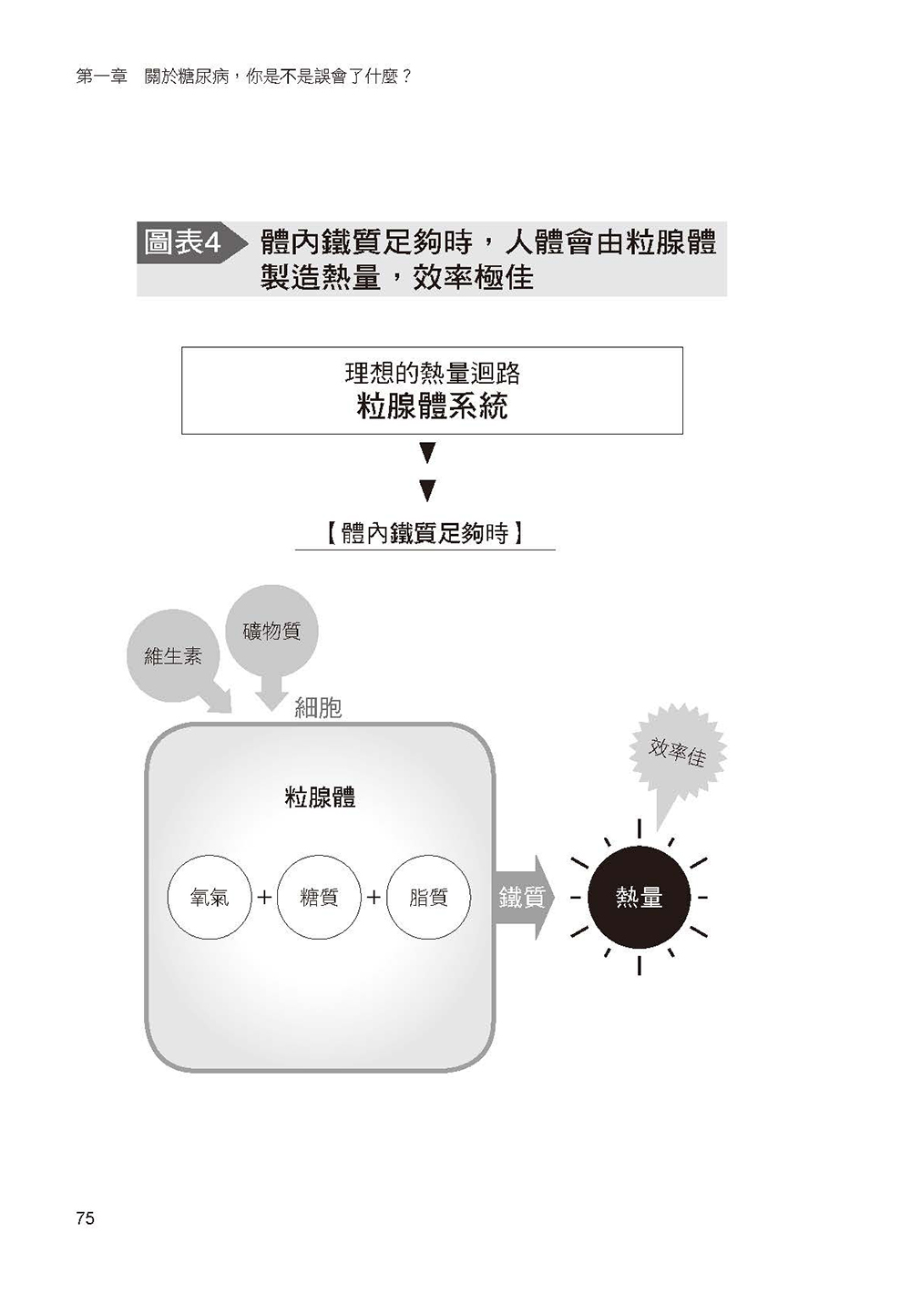
- 人們敬而遠之的脂質,其實是改善糖尿病的關鍵
- 高胰島素易引起併發症,試試「零胰島素療法」
- 糖質成癮不是你的錯,背後都有原因的
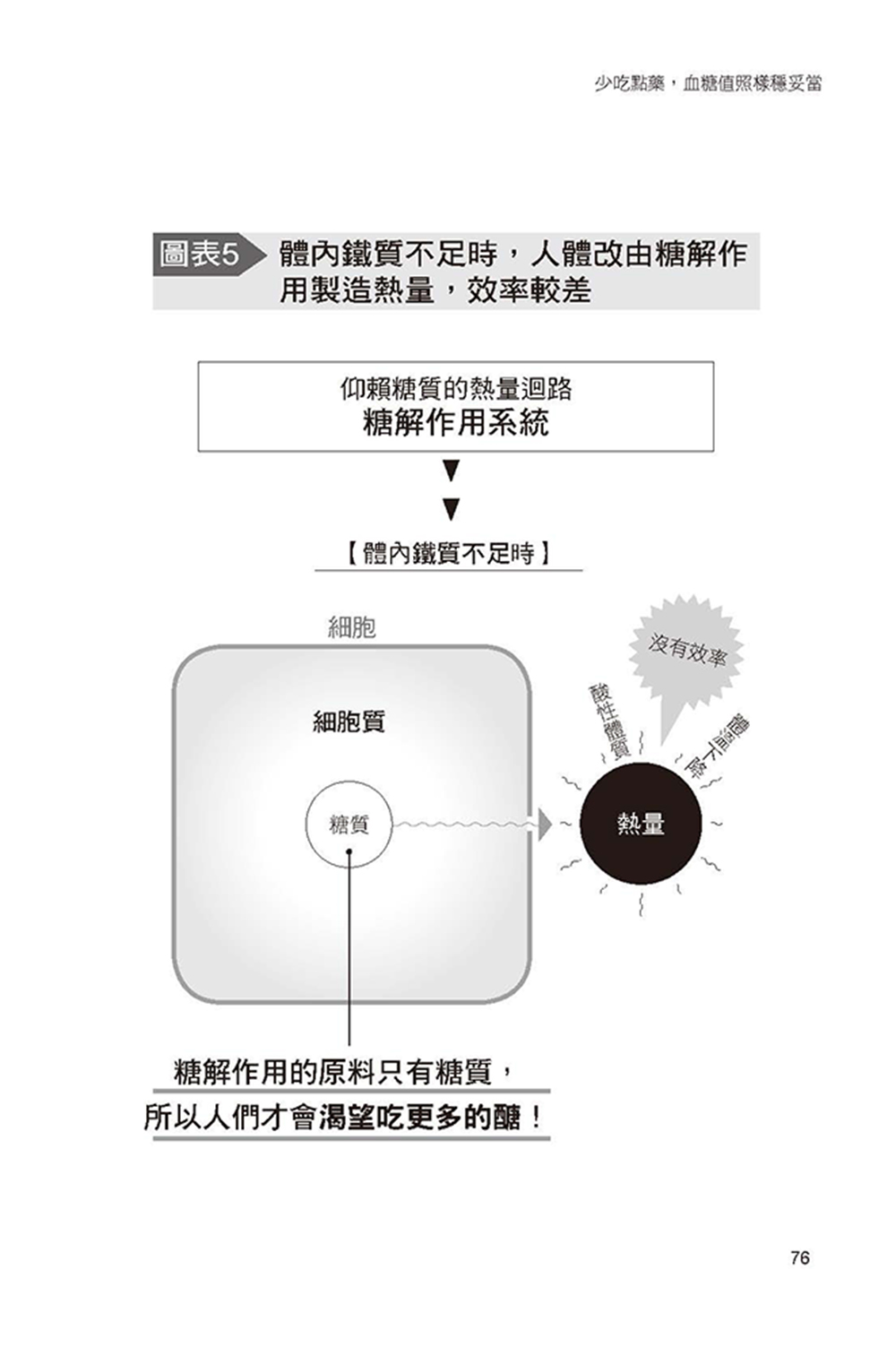
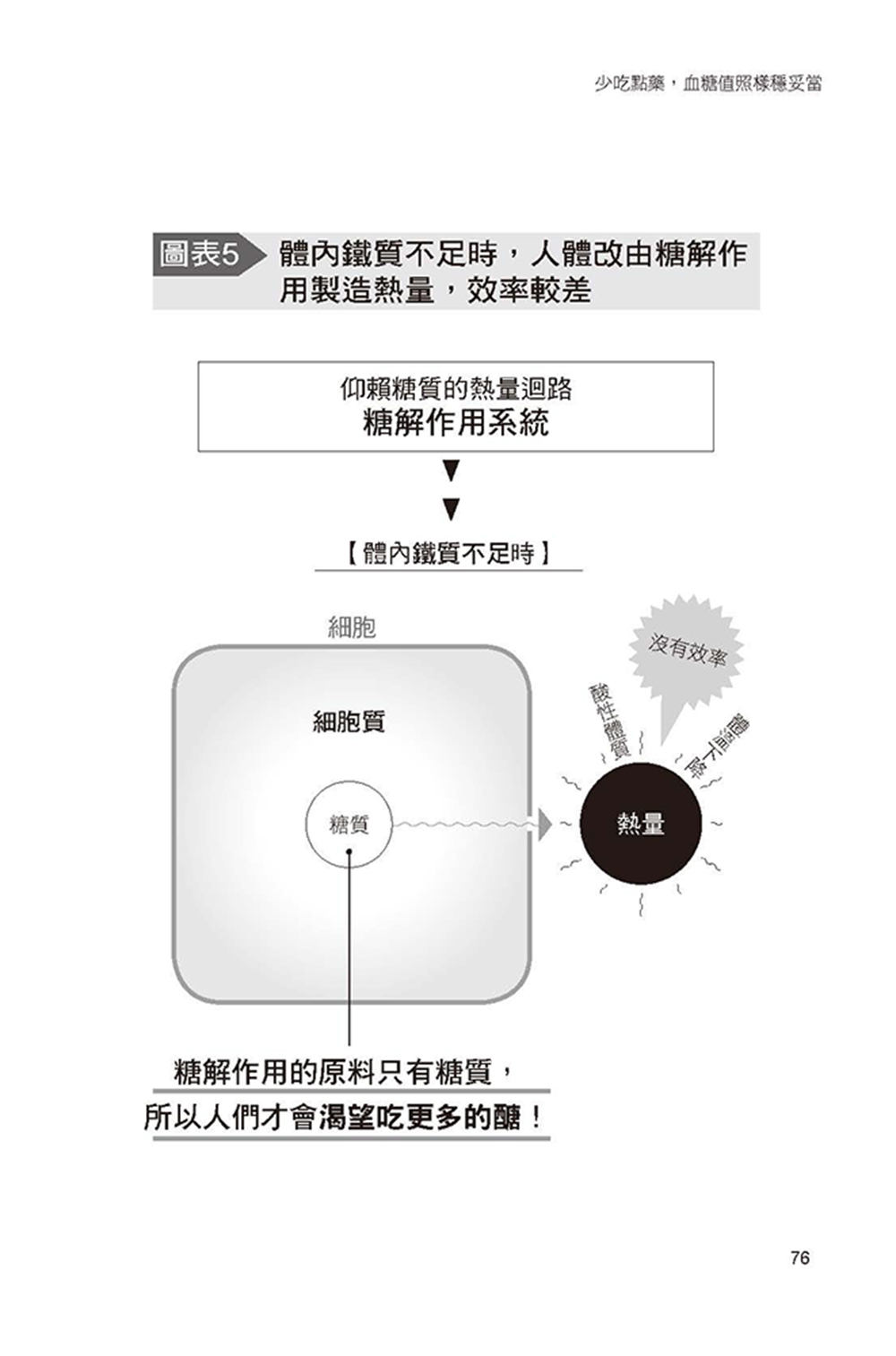
- 斷不開糖質依賴?因為你缺鐵
- 為何貧血的女性大多是甜食主義者?
- 什麼是「精神性糖質成癮」?
- 少吃點藥之後,糖尿病況迅速好轉的患者案例
- 案例一 單靠飲食調整便有效改善糖尿病況
- 案例二 成功預防糖尿病從第二型惡化至第一型
- 案例三 改變傳統醫療方針,兩個月停止胰島素施打
- 案例四 第二型糖尿病史長達二十五年,半年就好轉
- 案例五 減重十四公斤,零胰島素療法最驚人的案例
第二章 醣類雖然是人體必需,吃太多仍會危害身體
- 你不知道的醣類真面目
- 糖尿病的主因當然就是糖質吃太多
- 專吃精製糖質,體內維生素和礦物質就會不足
- 缺鐵,不分男女老幼的大問題
- 只有動物性蛋白質才有助肌肉重建
- 肥胖→肝炎→肝硬化
- 體內糖質過剩,將導致脂肪難以燃燒
- 三餐都吃醣,血糖陡升又驟降,對腦子不好
- 慢性疲勞、結締組織疾病,也和糖質脫不了關係
- 吃糖會蛀牙,那甜味劑呢?
- 糖質導致動脈硬化的兩大原因
- 糖質提高失智症風險
- 糖質提高罹癌風險
- 「高胰島素」,比「高血糖」更可怕
第三章 展開限醣飲食後,身體會出現哪些改變?
- 不容易疲勞、每天都是最佳狀態
- 血糖值下降
- 減重、變瘦、更苗條
- 改善高血壓
- 頭腦更清晰
- 預防失智、抑制失智症惡化
- 降低罹癌風險
- 女性更容易受孕
- 完全不投以胰島素,仍順利生產
- 改善陳年頭痛
第四章 少吃點藥,血糖值照樣穩妥當的十八個訣竅
- 在有經驗的醫囑下實施限醣飲食
- 減少糖質攝取前,先補足鐵質和蛋白質
- 糖質攝取必須維持在每餐二十公克以下
- 把常吃食物的糖質量記在腦子裡
- 找出最適合自己的主食減少法
- 多吃蛋白質和脂質,別在意卡路里
- 少吃澱粉,把蛋白質當主食
- 充分攝取優質的脂質
- 靠椰子油打造酮體體質
- 小心潛藏在蔬菜裡的意外伏兵
- 留意部分高糖質的調味料
- 從食品營養成分標示確認糖質量
- 不買、不喝清涼飲料水
- 甜食主義、麵包族、麵食愛好者,有低糖產品可選
- 肥胖者多攝取鐵質,有助擺脫糖質成癮
- 體型纖瘦者,逐步增加蛋白質和脂質攝取量
- 懷孕前就先限醣,可降低妊娠糖尿病或剖腹產風險
- 老年人限醣,以多吃蛋白質為主
第五章 水野醫師來解答,關於限醣飲食的Q&A
Q1限制醣類攝取,會引起倦怠、暈眩嗎?
Q2 我不吃糖,那可以吃人工甜味劑嗎?
Q3開始實施限醣飲食後,產生便祕現象,怎麼辦?
Q4為什麼我明明沒攝取糖質,血糖值卻未見下降?
Q5任何人都可以限制醣類攝取嗎?
Q6限醣飲食對第一型糖尿病也有效嗎?
Q7實施限醣飲食及零胰島素療法,有什麼潛在風險?
參考文獻
結語 限醣不是趕流行,而是恢復健康自然之道
【推薦序】
當傳統治療不見成效,你該限醣、運動,然後少吃點藥
糖尿病共照網診所主持人/曾文智
一位75歲的病患因為腰痛來我的診所求診,查看他的雲端藥歷,發現他目前正在其他醫院拿藥,一天需服用兩種降血糖藥、兩種降血壓藥、一種降血脂藥、以及施打四次胰島素。他說他已罹患第二型糖尿病十多年,剛開始他就按時去醫院拿藥吃,醫師說控制得還不錯,即使營養師要他減少醣類攝取,但是他覺得從小吃飯吃習慣了,不吃飯怎麼會飽?所以都把營養建議晾在一邊。
不過這幾年,他的血糖漸漸不穩定,腎功能也變差了;醫師從一顆藥、兩顆藥……不斷增加,連胰島素注射都用上了,血糖還是穩定不下來。醫師說再持續惡化就需要洗腎,該病患去年底才開始減少醣類攝取量,希望能延後洗腎的時間。上述情況正是眾多糖尿病患的寫照,也是許多人因為誤解了糖尿病而導致的苦果。而這些關於糖尿病治療的現況,作者水野醫師在本書第一章即有詳細的解說。
根據健保署資料,臺灣每年糖尿病患醫療費用約300億新臺幣,這還不包含因為糖尿病腎衰竭的血液透析費用。但為何健保花了這麼多錢,病患也乖乖配合吃藥打針,還是無法阻止糖尿病的進展呢?因為傳統的糖尿病治療,只是設法降低血糖,並延緩併發症發生,卻沒有直接針對「糖尿病」進行治療;就像只用退燒藥降低體溫,卻沒有治療感染性疾病一樣,患者的身體當然越來越差。
況且目前糖尿病的用藥治療目標,是將糖化血色素控制在7%以下,這個目標距參考值5.6%以下還有一段距離,過高的血糖仍會不斷破壞身體器官。水野醫師在第二章也提到,即便血糖不是很高,身體只要處於「高胰島素」狀態,器官仍然會持續病變。他很清楚地指出,若不限制醣類攝取,光靠吃降血糖藥、施打胰島素,是無法阻止糖尿病進展的,但只要確實做好限醣飲食,就有機會讓血糖變得更穩定、減少用藥量,甚至成功「斷開胰島素」。
也許有人會認為,既然糖尿病的用藥治療目標訂得太寬鬆,或許就該用藥物將病患的糖化血色素控制在6%以下才對。針對這項假設,水野醫師說明,若以藥物嚴格控制血糖值,反而會使病患產生低血糖的不適與危險,尤其是注射胰島素的患者更是如此。為此,他提出了「蛋白脂質飲食」的限醣對策,可以安全又有效地讓體內血糖值與胰島素接近正常值。
不過限醣飲食並沒有想像中那麼容易,因為這的確不是一件有趣的事。生活周遭的醣類食品非常多,只要一覺醒來,就必須面對不少的誘惑,例如超商總是把餅乾糖果飲料擺在最明顯的位置;從小到大以澱粉為主食的飲食習慣,也會讓我們對限醣感到猶豫。針對這個問題,水野醫師提出一些很容易做到的訣竅,其關鍵在於「專注在食物的種類,而不是總熱量的限制」,少吃醣類,同時使飲食更多元化,如此一來,不需要餓肚子便能減醣,過程也會變得更加輕鬆、持久。
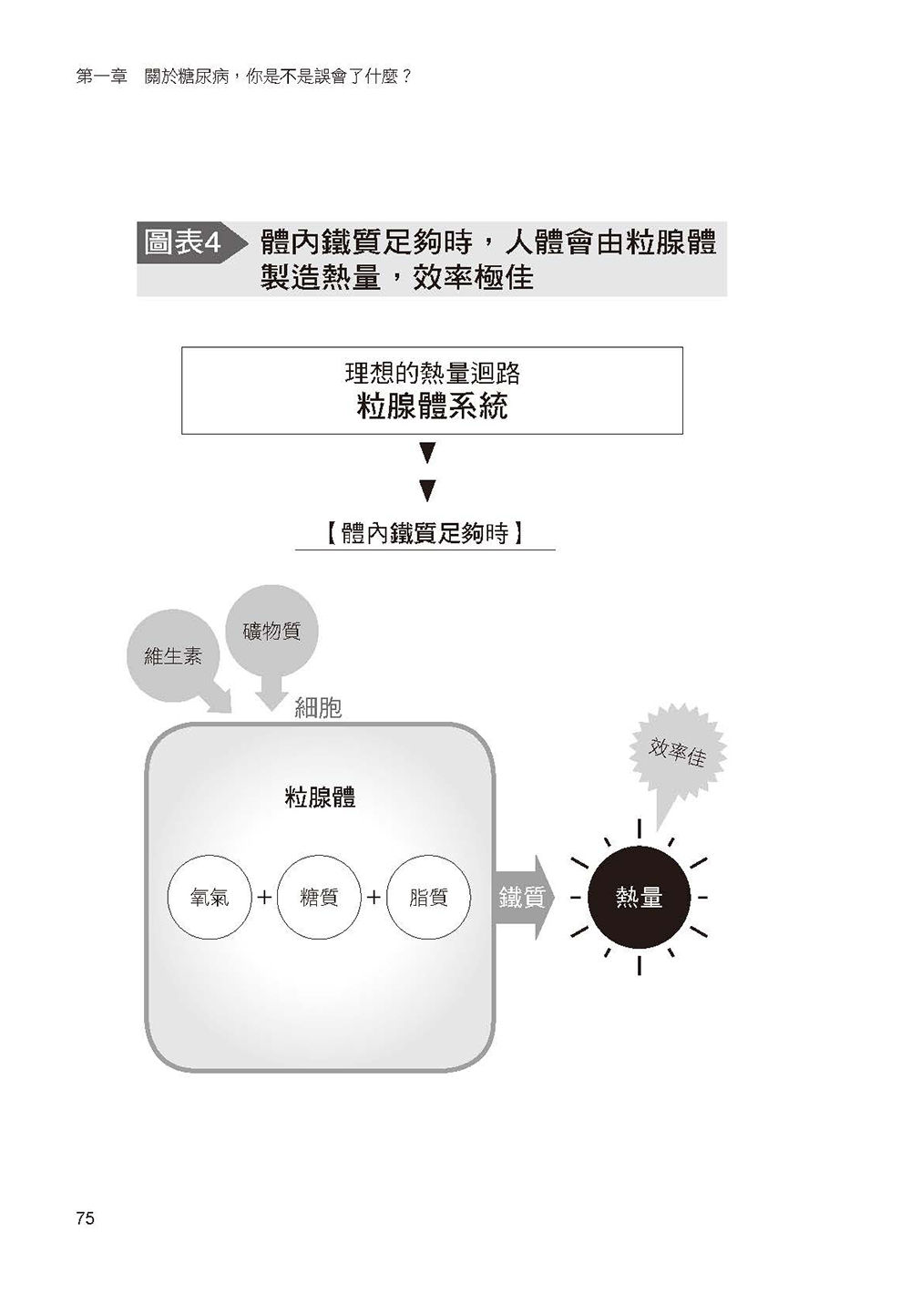
此外,書中更說明身體如果缺乏鐵質(此為最大關鍵)、維生素與微量元素,便會因粒線體的代謝機能變差,產生糖質成癮,此為水野醫師獨到的經驗與見解。
除了限醣飲食之外,水野醫師還提到運動對於控制血糖的幫助,可惜著墨不多。根據我的臨床經驗,糖尿病患只要維持正確且足量的運動習慣,血糖值會更平穩。例如有氧運動類似短效的胰島素,可在飯後快速降低血糖;而能使肌肉增大的重量訓練,則可提高基礎代謝率,使肌肉24小時不間斷地消耗血糖,有類似基礎胰島素的作用。更棒的是,從事運動訓練後,飲食的限制就會相對變得寬鬆,在壓力較小的情況下,你會更容易達成減少用藥、斷開胰島素的目標。
(本文作者曾文智,臺大醫學系畢,新竹縣糖尿病共同照護網診所主持醫師,因為祖母、父兄罹患多年的糖尿病,深知糖尿病用藥的侷限,因此致力於非藥物治療的研究。於2016年設立Dr. SAFe健身教室,專注於特殊族群的運動訓練,加上原有的飲食衛教,讓許多高血壓、糖尿病等慢性病患成功擺脫藥物。)
【前言】
斷開胰島素注射,脫離率一○○%
初次見面,我是水野,身分是內科醫師。目前已獨立開設診所,擔任院長。
過去這十多年來,我在位於東京足立區的友愛醫院開設糖尿病內科門診,診治了許多罹患糖尿病等慢性病患者。然而,在2013~2014年間,身為內科醫師的我,自己的身體卻極不健康,幾乎到了令人吃驚的地步。
當時我的肝功能指數嚴重超標。AST(GOT)達到76U/L(參考值為11~35U/L);ALT(GPT)則高達187U/L(參考值為6~39U/L)。這已經不是一般常聽到的「脂肪肝」了,而是遠遠超出脂肪肝判斷標準,被稱為「非酒精性脂性肝炎」(Non-alcoholic steatohepatitis, NASH)的異常狀態。
在體重方面,我的身高是160公分,體重76.8八公斤,換算後的BMI是30,屬於醫學上重症度排名第三的「中度肥胖」狀態,也就是所謂的病態肥胖體格。那個時期的我,在飽餐一頓之後,還會再吃一些水果或甜點。也曾經嘗試卡路里限制(Calorie Restriction)等方法,可是,最後往往忍受不了強烈的空腹感,導致大啖零食;甚至更加肆無忌憚地暴飲暴食。
明明我幾乎每天都在指導患者如何健康飲食,自己卻完全做不到。
順道一提,我的雙親都有糖尿病病史。根據美國南加州大學的大衛.阿格斯教授(Dr. David B. Agus)的研究報告,現行的糖尿病患者中,以罹患第二型糖尿病(Diabetes Mellitus Type 2)為大宗,至少占了九成五以上;更不妙的是,第二型糖尿病受遺傳因素影響的機率高達64%。由此看來,體內流動著「純正糖尿病血統」的我,未來罹患糖尿病的風險想必相當高。實際上,在我BMI接近30的那段時期,每次抽血檢查時,都發現糖化血色素(Hemoglobin A1c, HbA1c,參考值為4~6%)持續攀升0.1%左右。
當時,我的妻子正好懷孕,而我自己突出的腹部幾乎和即將臨盆的妻子沒兩樣。妻子最愛調侃我:「你的肚子怎麼比我這個孕婦還要大?」順利誕下孩子後,妻子的肚子當然恢復平坦,可是,我的大肚腩仍維持在孕婦狀態。
▍完全斷醣太困難?那麼少吃一點總可以吧?
上述這些狀況都像是在告誡我:「你的身體已經出現危機。」同時我自己也深刻感到:「再這樣下去,搞不好孩子還沒長大成人,我自己就先掛點了。」接著,到了2014年3月8日,我永遠忘不了這一天,因為我終於碰到了人生的重大轉折點。
我讀了一本書。那本書的作者是整形外科的夏井睦醫師。當時,他罕見地提出了「濕潤療法」,所以我從過去還是醫學生時就認識他了。尤其在創傷治療方面,我更是擅自把他當成個人的心靈導師。
不太記得從何時開始,夏井醫師的網站上,提出了「限制醣類攝取」的飲食方法。然而,日本糖尿病學會的《糖尿病治療指南》則主張「糖尿病患仍應攝取醣類」。當時,我還是個指南至上主義者,所以在日常飲食上,並沒有認真留意醣類限制。
話雖如此,持續增加的體重使我每天都充滿危機感,但先前限制攝取卡路里反而讓我變得更胖。在這樣的來來回回的惡性循環之下,我終於鼓起勇氣,再次點開夏井醫師的網站,仔細閱讀了上頭那些關於限制醣類攝取的文章。結果,很意外地發現了「超簡單瘦身法」、「放心喝酒也沒問題」等令人雀躍的主題,徹底改變了我過去對於限醣的觀念。
後續,我也很用功地翻閱了過無數的相關療法。最後,我直覺認定「夏井醫師的著作或許才是王道」,於是我一口氣讀完了他的那本《限醣防病:半年瘦11公斤,高血壓、高血脂不藥而癒,擺脫睡眠呼吸中止症與宿醉》(編按:天下雜誌出版),在進一步確信此舉可行之後,我便告訴妻子:「我從今天開始不吃主食。」
此後,我開始了限制醣類的生活。
我上網蒐集資訊,也從高雄醫院(編按:此指位於日本京都市右京區的高雄醫院)理事長江部康二醫師的所有著作中,開始一步步地實踐限醣飲食。順道一提,據說江部醫師是啟發夏井醫師決定推廣限醣理念的始祖。
▍糖化血色素從5.5%下降至5.2%
我這人個性一絲不苟,一旦決定要做,就會貫徹到底。常有人說我的觀念很極端,但這對限醣來說反而是件好事,只要徹底實施,後續變化就會非常明顯。
結果,我在一年內減重14公斤,肝指數也恢復正常。甚至,過去持續上升的糖化血色素也從即將超越參考值的5.5%,下降至5.2%,完全恢復正常。
除了數據上的變化外,更明顯的是,我覺得整個人都變輕盈了,活動時也更加輕鬆。實施限制醣類之前,我每天早上總是很難醒來,但控制醣類攝取之後,早上起床後就能立刻清醒,每天還能精神奕奕地準備自己和妻子的早餐,展開美好一天(現在則已經不需要吃早餐了)。
另外,實施限醣飲食以前,我經常窩在家裡,假日更是一整天都待在室內對著電腦,每天的活動量都很低。現在的我每天精神奕奕,每次休假時,只要有講座邀約,我一律來著不拒,不論活動地點離我家有多遠。
宛如整個人生都改變了。這樣的變化連自己都不敢相信。
如果當時沒有限制醣類攝取,我肯定會越來越胖,導致肝炎惡化,並引發糖尿病。
因為自己也曾親身體驗,所以我十分肯定限醣飲食的效果,並將之應用在前來門診的糖尿病患者身上。不為別的,就只因為我確信比起傳統的飲食指導,限醣飲食的確是更有效的做法。如此明顯的差距擺在眼前,我若還不改變做法,那就枉為醫師了。
所幸,過沒多久,患者們的糖化血色素全都下降了。隨著參與此方法的病患不斷增加,我也從中習得許多,且越來越能明確感受到此理論的正確性。在此之前,我的門診是鄰近醫療機關當中,開立最多胰島素處方的單位,但自從開始實施限制醣類治療之後,我的患者們便越來越不需要額外補充胰島素了。
▍84例第二型糖尿病患者,全員成功脫離胰島素注射
當原本一天需施打97單位的糖尿病患停止胰島素注射之後,我確信時代已經改變了。在傳統的治療中,若想減量胰島素施打,據說一天只能減緩10單位左右。然而,我的病患開始實施限制醣類後,甚至可以停止十倍,也就是大約100單位的胰島素。和傳統治療相比,其效果簡直是天壤之別。
在出版本書時,我也針對患者們的「胰島素注射脫離率」重新做了調查。
我手邊有份統計,共有84位第二型糖尿病患者,原本需要自行在家施打胰島素,但從2014年開始實施限醣飲食治療後,這84位患者已經在2018年4月,達到了全員脫離胰島素注射的成果。
在這五年期間,因第二型糖尿病而接受定期治療的患者,其脫離胰島素率=100%。換句話說,胰島素注射的脫離率,已成功達到百分之百。
成效如此斐然的報告,即便是相關學會的成果發表中也前所未聞。在得到此成果的同時,我內心也有了新的想法。在其他醫療機關接受治療的患者,他們是否也需要限醣飲食呢?
我該怎麼做,才能將這項新型療法推廣給更多人呢?當我的病患越來越健康,我這樣的想法便越是強烈。於是我開始廣發資訊,透過部落格和SNS散播相關訊息,同時積極舉辦巡迴演講。漸漸地,我收到了各方的熱烈回應,同時也有出版社找上門,提供我出版本書的機會。
誠摯提醒購買本書的各位,現在便是你人生的轉捩點。
自己的人生,只有自己才能夠改變,其中的關鍵就在這本書裡。我將詳細介紹醣類對人體的各種影響、限制醣類攝取後的神奇效果,現在就和我一起少吃點藥,血糖值照樣穩妥當。
【內容連載】
高胰島素易引起併發症,試試「零胰島素療法」
糖尿病的三大基本治療,不外乎「飲食、運動、藥物」。本節我將針對飲食療法和藥物治療兩部分進行說明。
不論是源自體內或外部注射,胰島素的分泌本身就具有各種風險。因此,糖尿病患者必須雙管齊下,透過內服藥物和飲食調整,避免血糖值上升;同時設法將胰島素的分泌量控制在最低限度(基礎分泌程度),這對治療來說非常重要。
首先我們來談談藥物治療。
一般來說,糖尿病的治療多以內服藥物為主。在日本,第一種開立的糖尿病治療藥物是「DPP-4 抑制劑」(Dipeptidyl Peptidase-4 Inhibitors,雙基胜肽酶抑制劑),此藥主要的作用是「減少腸泌素被分解,並促進胰島素分泌」。
但問題來了,仍有胰島素分泌能力的糖尿病患若服用此藥物,其胰島素就會過度分泌。如此一來,便會引發「高胰島素血症」(Hyperinsulinemia);一旦血液中的胰島素過高,胰島素異常的三大慢性風險(肥胖、失智、癌症)也跟著增加。
▍失明、腎臟衰竭、血液透析、腳部病變、截肢……
除此之外,高胰島素血症也會同時提高「糖尿病網膜症」以及「糖尿病腎病」的風險。糖尿病網膜症是因糖尿病引起的網膜微血管障礙。當糖尿病網膜症持續發展,視網膜會產生許多「新生血管」,由於這些血管較為脆弱,很容易就會破裂出血、導致失明。在日本,平均每五個視覺障礙者,就有一人肇因於糖尿病網膜症(編按:根據衛福部資料,2011年全臺灣糖尿病患中,有26.5%患有糖尿病網膜症)。
至於糖尿病腎病,則是微血管的斑塊在腎臟發生障礙所致。當糖尿病腎病持續發展,便會造成腎臟衰竭,嚴重時必須進行血液透析(洗腎)。全日本洗腎病患的病因排名中,便是糖尿病腎病居冠。
不論是網膜症或是腎病,全都是因微血管受損引起的疾病。同樣的道理,若是換成腳部的血管或神經受損,就會演變成「糖尿病腳部病變」,引發潰瘍或壞疽等症狀,嚴重時甚至得截肢。
除了DPP-4 抑制劑以外,市面上還流通著許多醫藥界指定使用的胰島素分泌藥物。然而,儘管服藥風氣普及,因糖尿病併發的網膜症、腎病、腳部病變患者依然沒有減少,反而還有增加的趨勢。
在日本,每年有3000人因為糖尿病網膜症而失明;16000人因為糖尿病腎病而導入血液透析;更有3000人因為糖尿病腳部病變而截去壞死的患部。即便安分地往返醫院,接受內服藥物治療和飲食療法,上述的併發症仍持續發生。
相較於此,我在看診時採用「零胰島素療法」(Insulin-off),可維持胰島素少量分泌,同時完全不會有併發症問題。
零胰島素療法不採用「促進胰島素分泌」的主流藥物,而是改用「減少胰島素分泌」的藥品,藉此減少因高胰島素血症而併發的各種症狀。
少吃點藥後,糖尿病況迅速好轉的患者案例
該怎麼做才能少吃點藥,也能讓糖尿病好轉?我簡單說明如下:
- 控制醣類(糖質)攝取,飲食以蛋白質和脂質為中心。
- 將外部補充的胰島素維持在最低需要量(包含內服及注射)即可。
以下我將列舉實際病例,並詳實說明治療經過。讀過這些取材自我門診病患的案例之後,各位便會明白,即使少吃點藥、斷開胰島素注射,照樣能使糖尿病況大幅好轉。
▍Y.N先生 50歲後半男性 糖化血色素11.2%→ 6%;單靠飲食調整有效改善糖尿病況
Y先生是我的門診病患中,未曾進入長期服藥階段,單靠飲食療法便有效改善糖尿病況的理想案例。
確診罹患糖尿病後的期間越短,飲食療法的改善效果就越顯著。換句話說,糖尿病最重要的,就是及早發現及早治療。
Y先生在某次健康檢查後,發現自己可能有糖尿病問題。
當時的他,糖化血色素6.5%以上,已達糖尿病診斷標準;只要糖化血色素偏高兩次以上,或同時期血糖值偏高,就會被判斷為糖尿病。一旦糖化血色素超過8.5%,即為糖尿病重症;若超過10%,一般便會建議立刻住院。
後續Y先生再次接受健康檢查,糖化血色素居然高達11.2%。
一般來說,這樣的數值屬於需要實施兩週「糖尿病住院衛教」的重症患者。在過程中,將採用傳統的治療方式:攝取六成的碳水化合物,也就是1600大卡左右的飲食,一天測量三~四次的血糖值,然後再投以胰島素藥物。
可是,飲食中的碳水化合物若占六成,便意味著糖質攝取較多,所以每次飯後的血糖值都會攀升。後續院方再投以胰島素,因為藥物作用,血糖值迅速下降,同時便會產生強烈的空腹感以及焦慮情緒。也就是說,傳統的糖尿病住院衛教,等於是對抗強烈空腹感和焦慮感的一場戰役。
Y先生因為工作的關係,沒有辦法配合住院衛教,所以我從門診開立了必須的內服藥給他,並搭配限制醣類攝取的飲食療法。
經過衛教說明後,Y先生立刻減少了三餐的主食(少吃白飯、麵條、麵包等澱粉),同時控制其他的糖質攝取,開始確實執行限醣飲食。
一般人很難馬上改變原本的飲食習慣,但只要開始之後,病情就會得到改善。確實實施限醣飲食的Y先生,大幅控制了第二型糖尿病的最大主因「因飲食引起的血糖值上升」。換句話說,他本人因為努力而得到了豐碩的成果。
於此同時,他的糖化血色素當然持續下降;更在初診過後半年,在已停止服用藥物的狀態下,使糖化血色素降低至6%。
確診罹患糖尿病後的期間越短,飲食療法的改善效果就越顯著。Y先生便是透過早期發現與適當治療而獲得改善的絕佳案例。
▍T.T先生 60歲前半男性 胰島素注射 76單位→0單位 第二型糖尿病史25年,半年就好轉
T先生是「資深」第二型糖尿病患,其病史長達25年,每日施打的胰島素高達76單位。
他的胰島素施打方式為,「NovoRapid 70 Mix」(超速效型七成)早餐前12單位、午餐前22單位、晚餐前26單位;睡前則施打「Levemir」(持效型)16單位。換句話說,T先生一天施打四次胰島素,已進入「胰島素強化療法」狀態。
所謂的胰島素強化療法,便是把速效型和持續型組合起來,一天施打三~四次。此外,每天僅施打速效型三次,也包含在強化療法裡。
這個時期的T先生,糖化血色素是8.2%,體重是96.8公斤,屬於肥胖身材。
原本接受糖尿病傳統治療的T先生在轉診到我這裡之後,便改變治療方針,開始實施限醣飲食療法;來自外部的胰島素補充也從注射慢慢轉換為內服藥物。
六個月之後,T 先生的體重下降至88.9公斤,成功減去7.9公斤。此外,他的糖化血色素也降至6.1%,有了大幅的改善。
在此階段,T先生使用的內服藥如下所示:
‧Onglyza錠(5mg)早上1錠/功效:促進胰島素分泌。
‧Metgluco錠(500mg)早上2錠、晚上2錠/功效:減少血液中的糖質。
‧